La cordocentesis: diagnostica una infección fetal o una enfermedad genética
Se analiza sangre fetal obtenida del cordón umbilical
Es una técnica diagnóstica que consiste en la obtención de sangre del feto dentro del útero, para estudiar fundamentalmente si el feto tiene alguna infección o alguna enfermedad genética.
Se realiza a partir de la semana 17 a 18.
¿Cuáles son indicaciones de la cordocentesis?
1.-Estudios citogenéticos:
- Cuando se observa en la ecografía alguna anomalía en la estructura del feto.
- Para confirmar resultados de la amniocentesis. Cuando no se ha obtenido muestra de líquido amniótico suficiente o el resultado de la amniocentesis es un mosaicismo.
- Cuando el feto tiene acúmulo de líquido en el cuerpo (hidrops fetal).
- Cuando el feto no está creciendo correctamente y la cantidad de líquido amniótico está diminuido de forma inexplicable.
2.- Cuando existe el riesgo de enfermedad de un gen (monogénica).
3.- Cuando la gestante ha acudido tardiamente y ya no puede hacerse una amniocentesis.
4.- Si existe sospecha de anemia en el feto:
- Debido a isoinmunización.
- Debido a infección por parvovirus B19.
- Debido a la muerte reciente de un gemelo en las gestaciones gemelares monocoriales.
5.- Sospecha de niveles bajos de plaquetas en sangre fetal (trombocitopenia):
- Trombocitopenia aloinmune
- Trombocitopenia autoinmune severa
6.- Para confirmar el diagnóstico de una infección fetal por citomegalovirus.
7.- Estudio de la función renal cuando se diagnostica una alteración renal en el feto de tipo uropatía obstructiva.
¿Cómo y cuándo se realiza la cordocentesis?
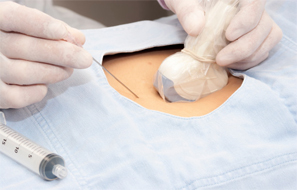
- Previamente a la cordocentesis, debe hacerse una ecografía en detalle, midiendo al feto, localizando la placenta y el cordón umbilical.
- Se debe realizar una asepsia de la pared abdominal de la gestante. Los ginecólogos deben utilizar guantes.
- Se realiza una punción a través de la pared abdominal con una aguja fina guiado con la ecografía, hasta llegar hasta dentro del útero y de la bolsa de líquido amniótico donde está el feto.
- Se llega hasta el cordón umbilical cerca de la inserción a la placenta para evitar el riesgo de movimientos del feto. Se punciona la vena del cordón con la aguja (intentando no puncionar la arteria) y se obtiene sangre del cordón. Se pueden extraer entre 3 a 5 mililitros de sangre fetal.
Si la gestante está de más de 26 semanas, debe tenerse preparado un quirófano por si hay que realizar una cesárea urgente, ya que en estas semanas de gestación el feto es viable. Para ello es necesario poner a la paciente dos inyecciones de corticoides para madurar los pulmones fetales, 48 horas antes de la cordocentesis.
Tras la cordocentesis, a todas las gestantes de más de 26 semanas se les realiza un registro cardiotocográfico o monitorización. Si la gestante es Rh negativo, debe administrarse una vacuna de gammaglobulina anti-D tras la cordocentesis. Además, en alguno casos es necesario administrar antibióticos de forma profiláctica.
Después de la cordocentesis se aconseja hacer reposo unas 48 horas.
¿Cuáles son las complicaciones más frecuentes de la cordocentesis?
Las complicaciones más frecuentes son la hemorragia del cordón umbilical y de la placenta. Se produce entre el 20 al 40% de los casos de cordocentesis. En la mayoría de los casos, esta hemorragia se resuelve espontáneamente en unos minutos. En algunos casos, puede producirse un sangrado masivo que lleve hasta la muerte del feto.
Otra complicación frecuente es la bradicardia; es decir que el corazón del feto late más lentamente. Ocurre en el 8% de los casos y suele durar un minuto. En la mayoría de los casos el corazón vuelve a latir a su ritmo normal. Si pasado un minuto, la bradicardia persiste, debe suspenderse la cordocentesis.
La muerte del feto es una complicación rara, pero ocurre en un 3% de los casos.
Contraindicaciones
La cordocentesis debe realizarse por personal experto en un centro con experiencia y servicio de cuidados intensivos neonatológicos por si hay que hacer una cesárea urgente y extraer un recién nacido muy prematuro.
Para evitar riesgos de muerte fetal, no debe realizarse la cordocentesis en edades gestacionales tempranas antes de la semana 17.