Alergia cutánea durante el embarazo
Cómo evolucionan y qué tratamiento seguir
El efecto que tiene el embarazo sobre las enfermedades preexistentes de la piel es impredecible. Algunas enfermedades suelen evolucionar favorablemente durante la gestación y otras muestran un empeoramiento que revierte generalmente en el posparto.
Dermatitis atópica
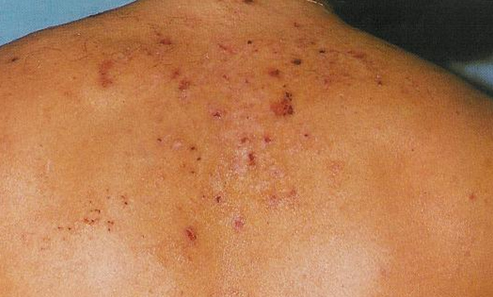
La dermatitis atópica es una enfermedad inflamatoria crónica de la piel que cursa en brotes y que ocurre en personas con una predisposición genética a sufrir enfermedades alérgicas (atopía). Por ello se ha definido como la manifestación cutánea de la atopía.
El síntoma más característico es el picor, que puede ser muy intenso hasta el punto de afectar la calidad de vida. La lesión típica es el eccema, que consiste en una o múltiples áreas de enrojecimiento, a veces con pequeñas ampollitas, lesiones por rascado y descamación de la piel. Se trata de una enfermedad típica de la infancia, aunque puede aparecer en cualquier momento de la vida.
Durante el embarazo la dermatitis atópica suele mejorar y remitir por completo, pero en ocasiones empeora.
Tratamiento
El tratamiento persigue dos objetivos fundamentales. En primer lugar, aliviar los síntomas de la enfermedad y controlar los brotes y, en segundo lugar, disminuir la frecuencia de los mismos, modificando el curso de la enfermedad.
El cuidado de la piel atópica
- Higiene diaria: La piel atópica es seca y con tendencia a picar, precisa una higiene cuidadosa, evitando la irritación, y la aplicación diaria de sustancias hidratantes. El agua excesivamente caliente, la fricción y los detergentes pueden irritar la piel.
Se recomienda baño breve o ducha a diario, seguido de la aplicación inmediata de emolientes, para evitar la evaporación del agua de la piel. Conviene emplear jabones de pH ácido. Se deben utilizar toallas suaves, secando sin frotar la piel.
- Ropa: Se recomienda el uso de prendas de algodón y evitar la lana, fibras sintéticas, plástico o gomas, así como cualquier prenda oclusiva que favorezca la sudoración, ya que el sudor es un factor importante como desencadenante de brotes.
- Emolientes e hidratantes: Hidratantes son aquéllas que aumentan el contenido en agua de la superficie de la piel, y emolientes las que la hacen menos áspera y más flexible. Puesto que muchos emolientes basan su acción en el aumento del contenido de agua de la piel, a menudo se emplean ambos términos indistintamente. El uso de estos productos forma parte del tratamiento de mantenimiento de la dermatitis atópica, ayudan a mejorar el aspecto de la piel atópica, y proporcionan sensación de bienestar al reducir el picor. Debe evitarse su uso durante los brotes, puesto que son ineficaces una vez que se instaura la enfermedad. Además, su aplicación produciría aumento del prurito y sensación de escozor.
Tratamiento farmacológico de los brotes
- Corticoides tópicos: Los corticoides tópicos han sido durante varias décadas el tratamiento fundamental. Aún hoy constituyen el tratamiento de primera línea para inducir la remisión y controlar los brotes moderados y graves. Actúan reduciendo la inflamación, disminuyendo el picor, el rascado y la irritación cutánea. Considerando su baja absorción cuando se aplican en zonas localizadas de la piel durante cortos periodos de tiempo, los corticoides pueden administrarse sin riesgo durante el embarazo, pero siempre deben utilizarse bajo estricta supervisión médica.
- Inmunomoduladores tópicos: Tacrolimus y Pimecrolimus son medicamentos eficaces en el control de los síntomas de la dermatitis leve a moderada, pero no deben utilizarse durante el embarazo.
- Corticoides orales: Se utilizan en ciclos cortos para el control agudo de brotes graves.
Dermatitis alérgica de contacto
La dermatitis alérgica de contacto es una reacción inflamatoria localizada de la piel que ocurre como consecuencia del contacto mantenido de una sustancia alergénica sobre la superficie cutánea. Produce intenso picor y se manifiesta con enrojecimiento, vesículas, costras y descamación, que aparecen exclusivamente en la zona de contacto con el agente causal. Es un problema muy frecuente que hay que diferenciar de la dermatitis de contacto irritativa, que se debe a la exposición mantenida a agentes irritantes como ácidos, detergentes o disolventes.
Las manos son la zona del cuerpo más frecuentemente afectada por la dermatitis de contacto, debido a la manipulación de sustancias y productos de todo tipo. El tratamiento consiste en prevenir el contacto con el agente responsable. El embarazo no influye en su evolución.
Urticaria y angioedema
La urticaria es una erupción cutánea caracterizada por la aparición de ronchas o habones (lesiones sobreelevadas, de coloración generalmente rosada), que duran pocas horas y que se acompañan de picor. El picor suele ser más extenso que las lesiones y puede originar mucho malestar.
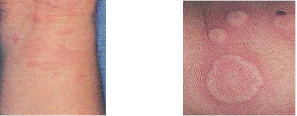
El angioedema o edema angioneurótico es considerado el mismo proceso que la urticaria, pero con una afectación más profunda de la piel, que suele manifestarse como hinchazón de los párpados y los labios. Acompaña a la urticaria en muchos casos, aunque en ocasiones puede ser la única manifestación.
Según el tiempo de duración la urticaria se clasifica en aguda o crónica. La urticaria aguda consiste en un único episodio de inicio repentino y duración breve, cuya causa puede ser una reacción alérgica a medicamentos, alimentos, picaduras de avispas o abejas. Otras veces la urticaria no se debe a una reacción alérgica, sino que es de causa desconocida.
La urticaria crónica, por el contrario, tiene una duración prolongada y no se asocia a un proceso alérgico. A pesar de que sus posibles causas son múltiples, es habitual no encontrar un causante directo del cuadro. De hecho, aproximadamente en el 90% de los casos se desconoce la causa.
Tratamiento
El tratamiento de elección son los antihistamínicos, si no fuera suficiente con estos fármacos se asociarían corticoides por vía oral. No hay datos suficientes para asegurar la inocuidad de todos los antihistamínicos. Se consideran aceptablemente seguros para ser utilizados durante el embarazo la dexclorfeniramina, la loratadina y la cetirizina. En cualquier caso siempre será el médico quien escogerá el tratamiento más apropiado para cada caso sopesando riesgos y beneficios.