Malformaciones en la ecografía de la semana 12
Anomalías fetales detectadas a las 12 semanas de gestación
La ecografía de la semana 12 permite ver algunas malformaciones, como la translucencia nucal o engrosamiento de la nuca del feto, que puede indicar que el bebé no se desarrolla correctamente.
- Además de alteraciones cromosómicas, ¿la translucencia nucal puede hacer sospechar otras anomalías?
- ¿Los marcadores de segundo nivel se determinan en todos los centros sanitarios?
- ¿Cuál es la sistemática de exploración en la ecografía de la semana 12?
- ¿Con qué frecuencia pueden visualizarse las diferentes estructuras en la ecografía del primer trimestre?
- ¿Qué anomalías fetales pueden detectarse en la semana 12?
Además de alteraciones cromosómicas, ¿la translucencia nucal puede hacer sospechar otras anomalías?
Sí. Ante una translucencia nucal aumentada, además de evaluar el riesgo de alteración cromosómica, se deben poner en marcha una serie de mecanismos de alerta que nos llevan a ser más meticulosos en el estudio ecográfico de ese feto.
Los fetos que tienen translucencia nucal elevada con cromosomas normales, especialmente aquéllos en los que es mayor de 3,5 milímetros o cuando no se resuelve a lo largo del embarazo, tienen mayor riesgo de muerte intrauterina, de malformaciones congénitas (cardiacas, hernia diafragmática, onfalocele...), de padecer varios síndromes congénitos (alteraciones esqueléticas, síndrome de Noonan, alteraciones de la movilidad...) y de presentar cierto grado de retraso en el desarrollo neurológico.
¿Los marcadores de segundo nivel se determinan en todos los centros sanitarios?
No. En muchos de ellos se actúa en función de los resultados del test de cribado combinado sin hacer más pruebas adicionales.
¿Cuál es la sistemática de exploración en la ecografía de la semana 12?
En esta ecografía, además de establecer el riesgo de alteración cromosómica, se intentan diagnosticar anomalías fetales mayores. El tamaño fetal es muy pequeño y, por tanto, muchas de las estructuras pueden no ser todavía visibles. A grandes rasgos, se deben intentar visualizar las siguientes:
• Cabeza: contorno del cráneo, ventrículos cerebrales (por donde circula el líquido cefalorraquídeo), plexos coroideos (estructuras que se alojan dentro de los ventrículos, responsables de la producción de líquido cefalorraquídeo), cerebelo y cisterna magna (cavidad llena de líquido por detrás del cerebelo).
• Cara: perfil fetal, órbitas (globos oculares), cristalinos, maxilar y labio superior.
• Tórax: pulmones y cúpulas diafragmáticas.
• Corazón: eje (orientación cardiaca), proporción entre la circunferencia cardiaca y la circunferencia torácica, cámaras cardiacas, salida de grandes vasos.
• Abdomen: estómago, hígado, intestino, riñones o arterias renales, vejiga urinaria e inserción del cordón umbilical.
• Columna vertebral: intentar ver la integridad ósea y de la piel que la recubre.
• Extremidades: huesos largos, manos, pies y alineación de estos con la pierna.
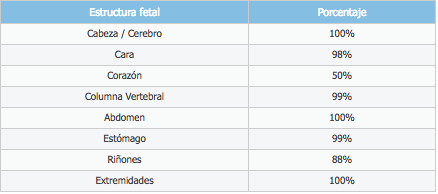
¿Con qué frecuencia pueden visualizarse las diferentes estructuras en la ecografía del primer trimestre?
En la siguiente tabla, se puede apreciar la frecuencia con la que se visualizan las diferentes estructuras fetales. Nótese que la exploración más dificultosa, con diferencia, es la cardiaca. El hecho de que los órganos sean visibles no es sinónimo de normalidad.
⇒ Porcentaje de visualización de estructuras fetales entre las semanas 11- 13,6. (Resumido de "Assessment of fetal anatomy at the 11-14-week ultrasound examination", Souka 2004)
¿Qué anomalías fetales pueden detectarse en la semana 12?
Hay un grupo de anomalías mayores ya detectables en esta semana de embarazo. Entre ellas figuran: ventriculomegalia (dilatación de los ventrículos cerebrales), holoprosencefalia (faltan la diferenciación de los hemisferios cerebrales), anencefalia/exencefalia (faltan los huesos del cráneo y acaba desapareciendo el cerebro), alteraciones faciales groseras, cardiopatías estructurales importantes, onfalocele (exteriorización de vísceras abdominales a través del ombligo), agenesia renal (ausencia de riñón), megavejiga (vejiga excesivamente grande) y alteraciones groseras de las extremidades.
Para saber más
El grupo del profesor Nicolaides, del King's College Hospital de Londres y de la Fetal Medicine Foundation, es el que más ha investigado sobre el cribado del primer trimestre. Esta monografía está basada en gran parte en sus investigaciones.