Semana 12 del embarazo gemelar monocorial
La detección de anomalías cromosómicas
En la semana 12 suele solicitarse la ecografía del cribado combinado o también el llamado "screening" bioquímico. Se aconseja realizar el cribado del primer trimestre en toda mujer con una gestación gemelar, aunque algunos ginecólogos sólo realicen la ecografía y no soliciten los marcadores bioquímicos.
El cribado combinado en una prueba que consiste en una ecografía donde se mide el pliegue o translucencia nucal y unos análisis de sangre donde se determinan los niveles plasmáticos de unos marcadores llamados ßHCG y PAPP-A. Los resultados de estos marcadores sanguíneos, junto con el resultado del pliegue nucal de cada feto y de la edad materna y gestacional, se introducen en un programa informático, que nos informa del riesgo de que cada feto tenga síndrome de Down ( trisomía 21) o síndrome de Edwards ( trisomía 18).
Es importante recordar que en aquellas gestaciones múltiples conseguidas con ovocitos de donante, debe figurar en el cribado combinado la edad de la donante en lugar de la edad de la gestante. Con el cribado combinado se llegan a detectar tres de cada cuatro fetos con síndrome de Down en la gestación gemelar, lo que supone una detección del 75% de los casos, en comparación con un 90% detectados con este mismo método en la gestación única.
Esta ecografía debe realizarse entre las semanas 12 y 14 del embarazo por ecografistas expertos y con aparatos de alta resolución. En esta ecografía se debe valorar en ambos fetos:
- Latido cardiaco.
- Longitud cráneocaudal ( LCC ó CRL).
Estudio de la anatomía de cada feto:
- Cabeza: línea media, atrios laterales, plexos coroideos y fosa posterior.
- Cuello: contorno.
- Corazón: tabique interventricular y tracto se salida de los grandes vasos
- Columna vertebral: integridad.
- Diafragma: integridad.
- Abdomen: estómago, vejiga, posibles tumoraciones.
- Extremidades superiores e inferiores.
- Pared abdominal: cerrada.
- Cordón umbilical.
- Placenta
Síndrome de Down y gemelos
La medida de la traslucencia nucal de ambos fetos es fundamental en esta ecografía porque nos va a permitir hacer el cribado combinado de síndrome de Down. Esta medida nos ayuda a mejorar el índice de detección de que cada feto puede tener una posible afectación. Tanto en la gestaciones únicas como en las gemelares, la medida de la traslucencia nucal nos permite detectar un 70% de los casos de síndrome de Down. En las gestaciones monocoriales (una placenta), dado que en un principio tienen el mismo riesgo, se puede aplicar la media de ambas traslucencias nucales. Si la gestación es bicorial (dos placentas), se usa cada traslucencia nucal de forma independiente para calcular el riesgo individual de cada feto.
Dentro de las gestaciones gemelares, otro marcador precoz de cromosomopatía es la discordancia en los tamaños fetales, de manera que una diferencia mayor del 10% se asocia a una alta incidencia de anomalías cromosómicas y estructurales.
Existen otros marcadores ecográficos de cromosomopatías, que también pueden determinarse en esta ecografía como son, por ejemplo, la ausencia de hueso nasal, el ángulo frontomaxilar, la presencia de onda a positiva en el ductos venoso o la detección de insuficiencia tricúspide.
Si en esta ecografía del primer trimestre, se observa alguna anomalía o alteración fetal, se puede ofrecer la realización de una biopsia corial. La biopsia corial está indicada entre las semanas 10 y 14. Se puede realizar a través del cuello del útero por vía transcervical ( entre las semanas 10 a 14) o por vía transabdominal entre las semanas 11 a 14. La elección de una u otra técnica, transcervical o transabdominal, depende de la experiencia de cada ginecólogo, aunque la cantidad de muestra obtenida por vía transcervical suele ser siempre mayor que por vía transabdominal.
Qué es el síndrome de transfusión fetofetal
El seguimiento de las gestaciones gemelares monocoriales biamnióticas (una placenta, dos bolsas) a partir de la semana 12 se va a realizar cada dos semanas, para diagnosticar precozmente el síndrome de transfusión fetofetal. Esta complicación aparece única y exclusivamente en las gestaciones gemelares monocoriales biamnióticas y su porcentaje es un 10-15% de todos los embarazos gemelares monocoriales.
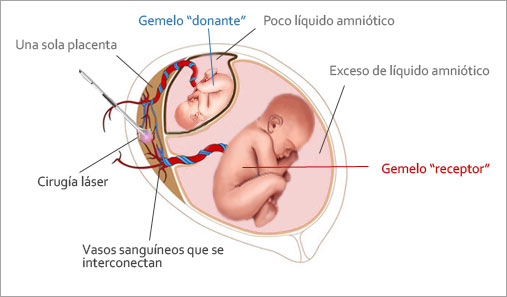
Se debe a que existen comunicaciones vasculares arteriovenosas en la placenta compartida. Si estas comunicaciones no guardan un equilibrio, acaba pasando sangre de un feto a otro, convirtiéndose uno en donante de sangre y el otro, en receptor. El receptor tiene un exceso de sangre (poliglobulia) y empieza a orinar abundantemente con lo que el líquido amniótico también aumenta. Por el contrario el donante se queda anémico y deja de orinar por lo que su líquido amniótico disminuye mucho hasta tal punto que hace que este feto no pueda moverse y quede atrapado entre las membranas del saco amniótico dando una imagen de que está colgado ("stick twin").
Este síndrome es tan peligroso que puede conducir a la muerte de los dos fetos, uno por exceso y otro por defecto. Aparece entre las semanas 14 y 26 y de ahí la importancia de hacer ecografías muy seguidas, ya que en el momento que se instaura su progresión es impredecible.
Síndrome de transfusión feto fetal
El gemelo "donante" transfiere su sangre al otro feto y se debilita. El gemelo "receptor" recibe demasiada sangre y su corazón trabaja en exceso. Tiene riesgo de desarrollar una insuficiencia cardiaca. La cirugía láser se emplea para solucionar el problema: se inserta un pequeño láser por vía endoscópica en el útero para romper la interconexión de vasos sanguíneos entre los bebés. Así se corrige el flujo de sangre en cada feto.
Actualmente existe un tratamiento para el síndrome de la transfusión fetofetal que es la coagulación láser de las comunicaciones placentarias mediante fetoscopia. Sólo algunos centros con mucha experiencia en Medicina Fetal lo están realizando.
Además, debes ir a tu centro de salud para conocer a tu matrona. Ella es un pilar fundamental en el seguimiento del embarazo junto con tu tocólogo y la enfermera de la consulta. La matrona te indicará cuándo se realizarán los cursos de preparación al parto, que en tu caso deben adelantarse. También te hará todo el seguimiento en el puerperio.
La biopsia corial en el embarazo de gemelos
En relación a la gestación gemelar, la biopsia corial es técnicamente más complicada cuando las dos placentas están muy juntas porque no puede diferenciarse si se está extrayendo material de las dos placentas o de la misma. La posibilidad de coger muestras de la misma placenta, es decir del mismo gemelo dos veces, o de que la muestra de un gemelo esté contaminada por el otro es del 5%. Para evitar esto, se recomienda el acceso por dos vías distintas. Es decir, una por vía vaginal y otra por vía abdominal. Otra opción es tomar muestras de extremos opuestos en el caso de que la placenta esté fusionada.
En general, la biopsia corial, en manos expertas, no parece tener más riesgo de abortos en las gestaciones gemelares con respecto a las gestaciones únicas. La ventaja que tiene la biopsia corial sobre la amniocentesis es que se obtiene un resultado más precozmente con lo que existe la posibilidad de realizar un llamado feticidio selectivo, en caso de un resultado genético adverso, en semanas más precoces de la gestación y con un menor riesgo de pérdida del otro feto.
También pueden ofrecerte la realización de una biopsia corial en esta visita en algunos de los siguientes supuestos:
- Si ha existido una anomalía cromosómica en alguna gestación previa.
- Si existe una anomalía cromosómica en alguno de los progenitores.
- Si se observa una alteración fetal en la ecografía del primer trimestre.
- Para confirmación de un diagnóstico preimplantacional, tras implantación de uno a más embriones en técnicas de reproducción asistida.
- Si existe discordancia de más de una semana entre gemelos, diagnosticado de forma precoz mediante la medición ecográfica de la longitud de los embriones.
- Para estudio genético tras una aborto cuando ha habido más abortos previos.
- Si existe una enfermedad monogénica con diagnóstico molecular o bioquímico.